Covid-19 : Erreurs commises pendant la crise, les chiffres finiront par dire la vérité
ANALYSE : Peut-être vous sont-elles passées inaperçues, mais deux phrases du ministre de la Santé Olivier Véran lors de son audition devant les sénateurs le 24 septembre sont lourdes de sous-entendus. A vrai dire ce sont de véritables aveux quant aux décisions passées de début 2020 et de la réalité et contradictions des autorités.
« Nous n’avons jamais opéré selon les courbes, mais uniquement sous la pression sanitaire ».
« Notre objectif a été et est toujours de traquer et d’éradiquer le virus Covid-19 ».
Notons déjà l’aspect « contradiction » où depuis plusieurs semaines on nous parle matin et soir de la courbe des « cas » puis la courbe « des hospitalisations » puis de la courbe du « taux de positivité » pour dire devant le Sénat « on ne regarde pas les courbes mais la pression sanitaire »
Et comme « le ridicule ne tue pas » photo prise le 23 septembre

Notons également l’aveu naïf de sa seconde affirmation sur lequel il peut lui être répondu « et bien vu le nombre de cas positifs aujourd’hui on ne peut pas dire que la gestion de la première vague ait été une réussite »
Petit historique pour comprendre le côté ubuesque de la situation actuelle
La France compte entre 5600 lits de réanimation. Or depuis longtemps ces lits sont « occupés à 85% à 90% sur des maladies « standard ou connues ». En temps normal, avait expliqué Edouard Philippe ce 19 avril, « les services de réanimation comptent 5 000 lits. Le taux d’occupation normal est de l’ordre de 85% à 90%. Cela veut dire que hors épidémie, à n’importe quel moment, il y a de l’ordre de 4 000 à 4 500 lits occupés ».
Le 20 avril, Jérôme Salomon, directeur général de la santé, interrogé sur le sujet, avait répondu : « C’était une des grandes surprises du début de l’épidémie, on a vu disparaître, c’est peut-être un grand mot, ou en tout cas fortement se réduire, les autres pathologies. En particulier les pathologies chroniques, mais aussi les pathologies aiguës, comme les infarctus, les accidents vasculaires cérébraux, les embolies pulmonaires ».
Ce qu’évidemment les médecins hospitaliers confirmaient : « C’est vrai que, pendant quelques semaines, les services de réanimation n’ont quasiment plus admis de patients ne souffrant pas du Covid », confirme le Pr Annane Djillali, chef du service de réanimation à l’hôpital Raymond-Poincaré de Garches, selon lequel au plus fort de la crise, «la baisse du nombre de patients non-Covid en réanimation a été de 80%». « Dans mon hôpital, le pavillon où se trouve mon service de réanimation a été entièrement transformé en pavillon Covid. Toute ma réa était « Covid+ ». On ne pouvait évidemment mélanger des patients touchés par l’épidémie avec des patients ne l’étant pas. La réanimation pédiatrique qui est située dans un autre pavillon a été transformée pour accueillir les adultes nécessitant les soins en réa et n’ayant pas de Covid-19. On avait jusqu’à 36 lits Covid+ en réa, et six lits pour les autres.»
Dès ce constat dressé tout est dit : la priorité donnée aux malades de l’épidémie, mais aussi la crainte des certains malades non-Covid d’entrer à l’hôpital, ont fait baisser significativement le nombre de lits de réanimation occupés par des patients souffrant de pathologies habituelles. Non sans conséquences, mettent en garde des médecins réanimateurs (Note 1).
À la moindre épidémie nécessitant environ 10% à 15% de la capacité de réanimation (soit 1000 patients supplémentaires) la France est sous « pression sanitaire » pour ne pas dire en « urgence sanitaire »
Le problème, c’est que cela n’est pas nouveau !
- Déjà en 2012, « il restait samedi des lits disponibles en réanimation, dix pour l’ensemble des hôpitaux, assurait-on, alors que Patrice Pelloux faisait lui état d’un seul lit vacant en réanimation. L’urgentiste reproche aux autorités « de n’avoir pas cette année encore anticipée l’épidémie », qui si elle est assez soutenue n’a rien d’exceptionnelle. « Les agences régionales de santé multiplient les demandes aux hôpitaux d’ouvrir des lits supplémentaires alors que ce sont elles qui ont imposé aux mêmes hôpitaux de réduire leurs capacités ces dernières années », souligne-t-il.
- En 2018 : des malades entassés un peu partout. Aujourd’hui, la puissance de l’infection est telle qu’elle arrive à gripper tout le système de soins français : hôpitaux surchargés, services saturés, malades entassés n’importe où (et parfois pendant vingt-quatre heures) en attente d’un lit disponible, personnel soignant épuisé et au bord de la crise de nerfs, etc. »
En constatant : « depuis le début de l’épidémie, la part des hospitalisations après passage aux urgences pour grippe a été de 51 % pour les personnes de 65 ans et plus », souligne l’organisme. On pourrait écrire que c’est du jamais vu. Mais non. - Il ne s’agit que de la répétition d’un scénario éprouvé il y a quelques années, lors de la précédente crise sanitaire où — au cours de l’hiver 2015-2016 — l’épidémie avait conduit à une surmortalité de 18 300 personnes, dont 90 % chez les plus de 65 ans.
Aucune leçon n’a donc été tirée des événements passés ? »
Autrement dit, la France est en état chronique « d’urgence sanitaire en réanimation » et dès la plus petite épidémie c’est la saturation et les effets délétères associés. Ce que souligne le collectif Santé en danger présidé par le Dr Arnaud Chiche qui demande un Ségur 2 afin d’avoir des moyens supplémentaires ou un redéploiement des ressources à l’hôpital.
Quantitativement la Covid-19 n’est qu’un cas parmi d’autre et les raisons en sont connues
Dès mars notre confrère Libé confirmait que l’on allait probablement manquer de lits en réanimation et que la situation était critique dans certaines régions. (Note 2). En fait, la gestion d’Olivier Véran en première vague 2020 et aujourd’hui part du même constat « à partir de 1000 patients épidémiques non prévus », le système hospitalier est saturé.
Le Dr. Arnaud Chiche le confirme « On n’a rien appris depuis mars et la situation est même pire ».
Mais que se passe-t-il réellement ?
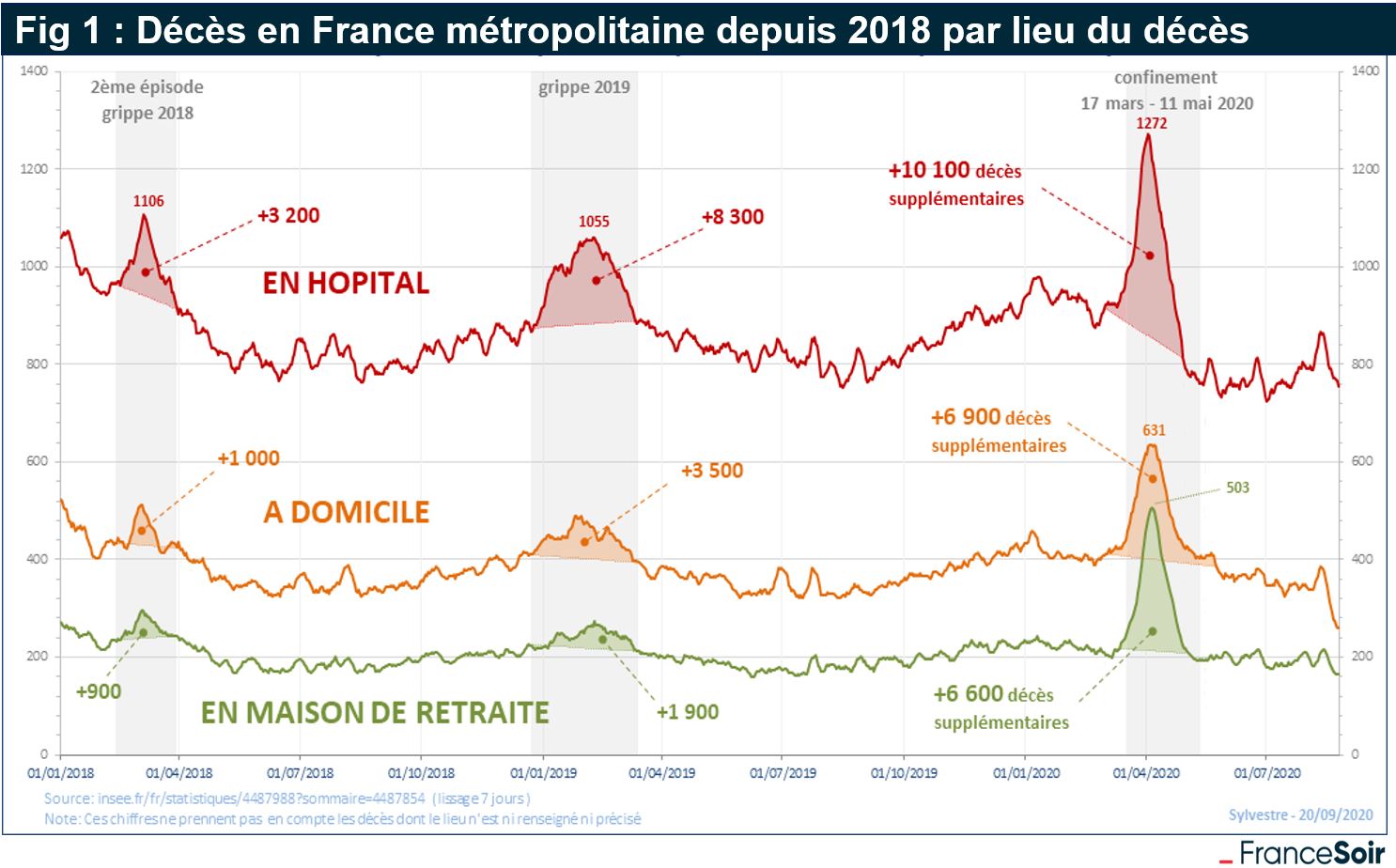
Analysons d’abord et d’autre part les courbes de surmortalité en première vague illustrées dans le graphique ci-dessous.

Le premier commentaire sur la surmortalité :
- Si surmortalité il y a eu en 2020, en valeur relative (et absolue) par rapport aux autres années c’est surtout en EPHAD-maison de retraite et à domicile. La gestion de la première vague par les autorités a partiellement reporté les décès hospitaliers sur les « prenez du Doliprane et appeler le 15 si gros problème ».
- Et difficile de comprendre alors l’interdiction décidée par les autorités aux médecins de prescrire aucun autre traitement en EPHAD et autres malades pendant le confinement.
- C’est probablement la phrase la plus « terrible » du Dr Raoult « c’est peut-être de la chance, mais nous dans les EPHAD on a diminué le taux de mortalité de +25% à 13% » car en fait il s’agit de mortalité « toutes causes » (en effet la durée moyenne en EPHAD est de 4 ans donc une mortalité annuelle moyenne de 25% sur +700000 patients EPHAD.
Le second porte sur les commentaires des sections précédentes qui amènent à se poser les questions suivantes :
- Dans la surmortalité EPHAD et à domicile en 2020, sachant que beaucoup n’ont pas été hospitalisés, « quelle est la part de ceux qui, non COVID, s’ils avaient été pris en réanimation hospitalière ne seraient pas décédés ? »
- Comment expliquer qu’à ce jour il n’y a, entre autres que 100 décès attribués à la grippe en 2020 et 40% de décès cardiaques en moins « où sont-ils passés ? »
- Dans la surmortalité hospitalière sachant qu’à un moment tous les lits de réanimation étaient des patients Covid-19, jusqu’à quel point la surmortalité n’est-elle pas liée à « la mise en réanimation des mauvais patients avec le mauvais traitement, réanimation ou pas » ?
Pourquoi poser ces questions ? Cela devient évident en regardant ce qui s’est passé dans plusieurs pays.
- Les Asiatiques sont partis sur un constat évident « un coronavirus reste un coronavirus alors on fait ce qu’on a fait avec SRAS avec l’hydroxychloroquine etc ».
- Les Suisses et les Allemands « on a les compétences et les lits, respirateurs, on laisse faire les médecins comme pour tous les virus, antiviraux (hydroxychloroquine, azithromycine etc.) anti-cytokines etc ; et en précaution on prend des mesures de confinement « souples » et distanciation sociale.
- Le résultat est que les Asiatiques ont eu très peu de morts rapportés à la population, l’Allemagne et Suisse, actuellement en 2020, ont une sous mortalité par rapport aux années précédentes.
- En France, rappelons les chiffres sur la période estivale, disponibles sur le site officiel de l’INSEE
Entre le 1ᵉʳ mai et le 24 août 2020, 178 598 décès, soit 1% de moins qu’en 2019 et le même niveau qu’en 2018.
Depuis le 1ᵉʳ mai, comme le confirment les données récentes, on ne constate plus en France d’excédent de mortalité par rapport aux deux années précédentes. Le constat est similaire lorsque la fenêtre d’observation est restreinte aux mois de juillet et d’août, pour lesquels il faut prendre en compte les épisodes de canicule. Si les décès survenus en juillet 2020 sont inférieurs à ceux survenus en juillet 2019 (de – 2,8 %) ou en juillet 2018 (de – 3,2 %), ceux enregistrés du 1er au 24 août sont supérieurs de 1,9 % à ceux survenus sur la même période en 2019 (mais demeurent inférieurs de – 0,5 % à 2018). Même au niveau régional les différences sont non significatives.
Pendant les quatre mois, depuis le déconfinement, où le Gouvernement dénonçait quotidiennement une attitude trop souvent désinvolte des Français, il n’y a pas eu de surmortalité.
Dans les faits, répondre à ces questions en 2020, n’est qu’un problème de ressources et de décisions, pas médical.
Ce qui entraine aujourd’hui la grande méfiance des Français qui se demande « pourquoi on a mis l’économie à l’arrêt pour une surmortalité, attribuable à la Covid-19, très limitée par rapport aux autres années ? ». Alors que lors d’évènements similaires auparavant on acceptait une telle surmortalité, disons-le, dont la majorité des gens se souciait fort peu.
La réponse tient en peu de raisons : une tient « à la personnalité du ministre assez rigide et peu ouverte au dialogue » et l’autre au ministre qui a cru les yeux fermés des prédictions « hors sol » et des experts médicaux « hors temps ».
On soulignera l’attitude personnelle du ministre à son déni de la réalité assez récurrent ; « il n’y a pas de preuves de mutation du virus » ; « il n’y a pas de preuves que l’hydroxychloroquine marche (ne serait-ce qu’un peu) » ; « le Lancet dit le 22 mai, pas de bénéfice de l’hydroxychloroquine, je l’interdis le 23 au matin ».
Mais le plus grave est ailleurs : les autorités se sont trompées dans le diagnostic initial, dans la cible des patients, dans les traitements et dans la réalité des faits.
Les experts en prévision, qui ont conseillé le gouvernement, expliquaient (note 3) :
- « La Covid-19 sera-t-il au XXIe siècle ce que la grippe espagnole a été au XXe siècle ? » C’est en tout cas le scénario le plus alarmiste sur lequel a travaillé le conseil scientifique, ce groupe de dix experts mis en place mercredi 11 mars à la demande du président de la République Emmanuel Macron « pour éclairer la décision publique ».
- Le Monde rapportait que « selon ces modélisations confidentielles, l’épidémie de Covid-19 pourrait provoquer en France, en l’absence de toute mesure de prévention ou d’endiguement, de 300 000 à 500 000 morts. »
- Précision extrêmement importante : ce scénario a été calculé en retenant les hypothèses de transmissibilité et de mortalité probables les plus élevées, et ce en l’absence des mesures radicales de prévention et d’éloignement social qui viennent d’être prises. Dans ce cas de figure, entre 30 000 et 100 000 lits de soins intensifs seraient nécessaires pour accueillir les patients au pic de l’épidémie.
- Cette modélisation a été réalisée par l’épidémiologiste Neil Ferguson, de l’Imperial College à Londres. Son équipe a été sollicitée par plusieurs gouvernements européens pour établir différents scénarios de progression de l’épidémie. Elle s’appuie sur l’analyse de différentes pandémies grippales et l’évaluation de différentes interventions possibles pour endiguer la propagation d’un virus comme la fermeture des écoles, la mise en quarantaine des personnes infectées, ou encore la fermeture des frontières.
C’est sûr que si le ministre et le Conseil scientifique ont retenu des prédictions qui à l’évidence, au vu des chiffres, sont basées sur la grippe espagnole et sur des virus tel Ebola, au lieu de prendre modèles sur les seuls coronavirus et virus proches MERS, SRAS, H1N1, là on touche à l’amateurisme et à la naïveté. Et ce pour ne pas dire plus.
Un coronavirus n’a rien à voir dans les faits historiques avec les virus VIH, Ebola, Hépatites C. Le Conseil Scientifique aurait dû le savoir. C’est ce que le Dr Fauci a eu le courage de reconnaitre (probablement pour se dédouaner).
Il faut alors comprendre du diagnostic initial que tout ce qui s’ensuit en décisions « était faux ».
- Voir Covid-19 « comme Ebola », c’est-à-dire « la mortalité va être catastrophique, on n’a pas de remède, toutes les tranches de population vont être touchées » s’est traduit directement en un « on laisse les EPHAD et autres personne âgées sans soins » il vaut mieux tenter de soigner-guérir 20% des 300 000 plus jeunes qui vont venir en hôpital.
- On suspend les hospitalisations et encore plus réanimations des « autres pathologies » ils attendront au motif fallacieux et erroné « leurs taux de mortalité est plus faible que celui prévu pour COVID ».
- Il n’y a pas de remède « Covid-19 ce n’est pas SARS » on ne travaille donc que sur « le remède miracle » et « le prophylactique connu (en particulier du SARS) c’est trop tard et « dangereux » pour le court terme ».
Et le résultat de cette décision apparait aujourd’hui (site INSEE). Que disent ces chiffres comparatifs 2019-2020 sur toutes les causes de mortalité ?

Pour la première vague du 1er mars au 30 avril 2020 et par rapport à 2019, la surmortalité de 2020 a été hors hôpital pour 90%. Autrement dit, par rapport à 2019, l’hôpital a été très rapidement saturé (rappelons que 85% à 90% des lits de réanimation sont occupés en standard) et les autorités ont laissé 90% des personnes, qui plus est les plus fragiles et isolés, sans soins (hors doliprane et rivotril)
La communication s’est faite sur le dévouement réel et incroyable des soignants hospitaliers, mais la réalité, c’est que 90% de l’iceberg n’a jamais été ni soigné, ni présenté et expliqué dans les chiffres.
Notons enfin que sur la période 1 mai au 24 août, le nombre de décès à hopital est en baisse par rapport à 2019. Ce n’est pas le cas des décès EPHAD et à domicile. Or dès le 10 septembre le ministre parle déjà « de possibilité » de saturation en réanimation hospitalière !
Enfin nous rapportons, une constatation disponible sur le site de l’INSEE :
- Une hausse des décès deux fois plus forte pour les personnes nées à l’étranger que pour celles nées en France en mars-avril 2020
- Pendant la crise sanitaire liée à la Covid-19, le nombre de décès a fortement augmenté en France, avec des différences marquées selon le pays de naissance des personnes décédées.
- Toutes causes confondues, les décès en mars et avril 2020 de personnes nées à l’étranger ont augmenté de 48 % par rapport à la même période en 2019, contre + 22 % pour les décès de personnes nées en France. La hausse a été la plus forte pour les personnes nées en Afrique (+ 54 % pour les décès de personnes nées au Maghreb, + 114 % pour celles nées dans un autre pays d’Afrique) ou en Asie (+ 91 %).
Nous ne pouvons que constater que cette issue est purement un problème politique et nullement attribuable au virus. Ce sont les chiffres officiels (EPHAD, zones sensibles) totalement en dehors de la communication officielle, pourtant leurs chiffres sont terrifiants.
Ainsi la gestion du Covid-19 a été sur un mode surévalué. La gestion a été basée sur la seule gestion des cas sévères arrivant en hôpital et donc aussi de la réanimation, au détriment des « autres pathologies » et sans aucun « traitement prophylactique ou thérapeutique qui dans l’esprit du Conseil Scientifique est « ça ne peut exister, Covid-19 c’est trop nouveau ça ne ressemble à rien du passé, ça serait trop dangereux ».
En prenant du recul et c’est inexplicable, le Gouvernement et le Comité Scientifique sur la réalité du virus et des traitements ont cru Neil Fergusson de l’Imperial Collège au lieu de croire les Asiatiques et les experts « coronavirus ».
Or la Covid-19 a rapidement démontré les éléments suivants :
- Il touche principalement les personnes âgées et les personnes à fortes comorbidités et à problèmes immunitaires, exactement ceux que le Gouvernement a « exclus » de soins en mars et avril.
- Qu’en en fait 95% des contaminés étaient asymptomatiques ou symptomatiques guérissants seuls et que donc les « mesures générales » étaient probablement surdimensionnées voire ineptes. Autant dire que la stratégie « tout sur l’hôpital et la réanimation » en excluant « la population cible » « a couté très cher, médicalement et économiquement ».
- Que les cas sévères et les décès étaient dus à des hyper-inflammations, indépendantes du virus. Ces cas, comme connus début 2020, doivent être traités en amont car la réanimation invasive c’est l’échec assuré.
Ainsi l’erreur de diagnostic sur « tout pour COVID » et la « perte de chance » des autres maladies est vite réelle. Ce n’est pas France soir qui le dit mais Libé (Note 4) :
- « Il y a quand même des choses compliquées à comprendre. En mars 2019, il y a eu 25 infarctus qui ont été pris en charge en cardiologie à Rouen. En mars 2020, il y en a eu deux. En mars 2019, il y a eu peu près la même chose en AVC, en mars 2020, il y en a eu deux. On a vu une brutale diminution aussi pour les appendicectomies. C’est bizarre quand même. On peut comprendre que pour les maladies cardiovasculaires, le fait d’être très au calme, en raison du confinement, expose à moins de risques. Pour les AVC, c’est plus difficilement compréhensible : on voit mal pourquoi les patients ne soient pas venus. Même s’ils viennent trop tard, quand on est paralysé d’un côté, on vient quand même, au bout d’un moment.» estime le professeur Benoît Veber du CHU de Rouen.
- On a occulté les problèmes autres que le Covid-19 « On a été à 150% focalisé sur la prise en charge du Covid-19 sur les trois dernières semaines de mars et le début du mois d’avril, et donc on a occulté les problèmes autres que le Covid-19. La communication des pouvoirs publics n’a pas assez permis de sensibiliser ces patients ayant des maladies chroniques et de la rassurer sur le fait qu’il était important qu’ils continuent de se faire soigner » dénonce le professeur Djillali.
- Ce dernier ajoute qu’il redoute des conséquences sanitaires : « On a accumulé un retard important dans la prise en charge de patients souffrant de maladies chroniques, et on va découvrir à partir de la mi-mai ou en juin l’ampleur des dégâts. On sait que tout le temps perdu est du temps difficile à rattraper ensuite et qui grève un peu et parfois beaucoup le pronostic final pour le patient. »
- « Dans le domaine de la cancérologie, peut-être qu’un certain nombre de patients qui étaient encore traitables en janvier, peut-être qu’en mai ou juin, relèveront d’un traitement plus complexe, voire ne pourront plus être traités efficacement ou définitivement. Il est possible que des patients diabétiques ou hypertendus, qui auraient laissé leur maladie se déstabiliser, soient dans une situation très compliquée pour rétablir la stabilité de leur maladie avec la nécessité d’une hospitalisation prolongée ou de soins prolongés » constataient les médecins hospitaliers
L’erreur de diagnostic initial et les décisions associées « toutes les ressources sur COVID » se fracassent contre la réalité de la maladie en termes de traitement.
Pour la Covid-19, la situation en réanimation est avant tout synonyme que « le patient occupe le lit et le respirateur beaucoup plus longtemps ». Un patient Covid-19 demande trois fois plus de ressources qu’un patient standard.
« On constate avec cette étude qu’un malade du coronavirus reste bien longtemps en réanimation que le patient standard. La durée moyenne de séjour d’une personne ayant contracté le virus est de sept jours, ce qui est déjà beaucoup. Mais certains continuent à lutter bien plus longtemps, entre la vie et la mort. Ainsi, dix jours après leur admission à l’AP-HP, 58 % des patients sont encore en réanimation ». Autant dire avec un résultat final « décevant »
« Les lits de réanimation du Grand-Est sont saturés », le piège se referme très vite (note 5) :
- Mais malgré ces déplacements de patients et les efforts de l’armée, tous les malades n’ont, semble-t-il, pas pu bénéficier de l’ensemble des soins. « Des premiers choix entre patients, concernant l’assistance respiratoire, ont dû être faits par le personnel soignant autour de Mulhouse », affirme Thierry Amouroux, président du SNPI-CGC, un syndicat d’infirmiers.
- Des échanges numériques entre médecins dans le Grand-Est (l’Obs), témoignent également de choix opérés – ou en voie de l’être – entre patients en grandes difficultés. « Les lits de réanimation de la région sont saturés, et impossible de trouver des respirateurs pour ouvrir de nouveau postes de réa. J’ai réuni hier un collège de toutes spécialités afin de fixer des indications aux différentes filières, et plus clairement les critères (notamment d’âge) de limitation d’accès à la réa », a ainsi écrit un hospitalier du Haut-Rhin à un de ses collègues.
- Il va falloir faire des choix sur nos critères d’admission, non seulement en réanimation, mais tout simplement dans une structure hospitalière », alertait, dès le 15 mars, le chef des urgences de l’établissement Louis-Pasteur, Yannick Gottwalles, dans un mail à ses confrères »
La réalité est qu’augmentation du nombre de lits de 5000 à 12 000 lits sans nouveaux respirateurs c’était une utopie inutile. Surtout quand il est impossible de s’en trouver de nouveaux (Note 6).
Beaucoup plus grave, l’attitude des prévisionnistes et du Conseil Scientifique de voir Covid-19 comme « un virus qui allait faire de 300 000 à 500 0000 morts » sur une expérience « virus nouveaux type VIH, Ebola » a fait oublier la réalité que les décès Covid-19 sont en fait dus à des hyper inflammations sur des patients à déficience immunitaire, cas très bien connus en 2020.
Or, parmi tant d’autres, les études sur ces cas sur d’autres maladies sont claires :
- On savait que sur le SARS, le taux de mortalité dépend fortement de la charge virale (fig 5 FranceSoir du 25 septembre). Comme par hasard le résultat du professeur Raoult qui cherche à diminuer la charge virale le plus rapidement possible, en plus de restreindre la contamination, diminuerait la mortalité finale.
- La tempête de cytokines est la cause des décès, surtout pour les déficients immunitaires. C’est comme cela pour toutes les maladies et SDRA, et donc Covid-19 inclus.
- Il existe des produits cytokines : les corticostéroïdes anti-cytokines généraux et des anti-cytokines spécifiques. Les anti-cytokines spécifiques attaquent une ou quelques cytokines ciblées et ont l’avantage sur les corticostéroïdes de ne pas entamer la défense immunitaire du patient voire au contraire de l’autoréguler.
- Or il apparait maintenant que l’hydroxychloroquine et l’azithromycine (article FranceSoir) ciblent particulièrement bien les cytokines Covid-19.
Ce fut donc la triple peine pour les patients
- On n’a pas voulu diminuer la charge virale tôt au motif qu’il n’était pas démontré de lien à la mortalité sur COVID19,
- on n’a pas utilisé d’anti-cytokines au bon moment en soins intensifs avant réanimation alors que hydroxychloroquine plus azithromycine ou dérivés est la double solution « anti-cytokines Covid-19 et immuno- régulateur (le premier problème des comorbidités),
- Et on a surutilisé la réanimation invasive.
Là encore, le Conseil Scientifique, Pr Delfraissy devant le Sénat, ne croyait pas les Chinois. Grosse erreur les Chinois avaient raison et ont utilisé les antiviraux tôt et corticostéroïdes pour cas plus sévères sans études randomisées (comme les Suisses d’ailleurs) comme on peut le lire dans cette étude (Table 4).
L’expérience chinoise fait apparaitre un autre problème Européen et encore plus français : les antiviraux (et en Chine HCQ) sont utilisés en et hors soins intensifs ; c’est-à-dire pour diminuer la charge virale au le plus tôt possible et en anti-cytokines pour les cas plus sévères avant les réanimations avec ventilation invasive (IMV). Et si les Chinois utilisent les corticostéroïdes avant le passage en IMV pour bloquer les hyper inflammations sous ventilation non invasive c’est pour une bonne raison après c’est trop tard. Le résultat que présente l’étude britannique Recovery qui donne une différence d’efficacité-mortalité de 13% par l’usage de la dexaméthasone en réanimation reste un mystère.
Et sur ce point apparait un « autre échec » de la stratégie de la vague mars avril. L’approche qui consiste à tout miser sur l’approche hôpital – réanimation s’est heurtée en France à la réalité de la Covid-19. Autant les réanimations sur les pathologies connues permettent d’anticiper et de gérer correctement les types de ventilations, autant les hôpitaux ne voyant que les cas graves se sont retrouvés rapidement dépassé par le type de parc de ventilateurs-respirateurs.
Car une étude française rapportée par une publication suisse montre que la France utilise, même pour des besoins de ventilation non invasive, des respirateurs sophistiqués pour réanimation IMV

Si bien qu’en réanimation les soignants français ont dû faire le contraire de ce qui est conseillé à devoir utiliser des réanimateurs IMV qui manquaient et surtout ne plus pouvoir faire de ventilation non invasive correcte car en France pour la ventilation non invasive on utilise les respirateurs pour IMV sur leur mode simple NI.
Les conséquences sont donc doubles pour les patients. En effet, il est connu que la réanimation intensive est « très problématique » : son bénéfice de « remplacer un organe déficient » est largement contrebalancé par ses effets négatifs de complications qui sont principalement les infections bactériennes. La même étude suisse confirme :
« Les données physiologiques sur l’efficacité de la VNI … ont été confirmées dans les années 90 par les résultats d’essais multicentriques randomisés, qui ont rapporté un bénéfice de la technique dans cette indication sur la réduction du nombre d’intubations et sur la mortalité (1993). A côté de son effet direct sur la physiopathologie respiratoire, le bénéfice de la VNI en cas de BPCO repose également sur le caractère non invasif de la technique, qui limite significativement les nombres d’infections respiratoires et non respiratoires. Ce dernier point est fondamental car il nous rappelle que le bénéfice escompté avec la VNI passe par une moindre « invasivité » de la technique et donc une réduction escomptée des complications qui lui sont associées »

D’ailleurs l’AP-HP s’en est rendu compte en avril en lançant une étude, passée sous silence depuis.
Les AP-HP écrivent en avril 2020 : « la principale manifestation de COVID-19 est l’insuffisance respiratoire hypoxémique aiguë (AHRF). Chez les patients atteints d’AHRF, le besoin de ventilation mécanique invasive est associé à une mortalité élevée. La première hypothèse est l’avantage de la thérapie de corticostéroïde sur l’infection grave de COVID-19 admise dans l’USI en termes de survie.
La deuxième hypothèse est que, dans le sous-ensemble de patients libres de ventilation mécanique à l’admission, soit la pression positive continue des voies respiratoires (CPAP) ou l’oxygène nasal à débit élevé (HFNO) permet de réduire le taux d’intubation en toute sécurité pendant l’insuffisance respiratoire hypoxémique aiguë liée à COVID-19 »
On peut regarder cela comme un aveu complet, pris « par tous les bouts » :
- On est en manque d’équipements et de compétences en ventilation non intrusive,
- La ventilation invasive pour le COVID c’est une impasse et erreur ne nous cachons pas la face,
- On aurait dû faire quelque chose en amont en termes de traitement (ici anti-cytokines).
Et on peut se poser la question si l’erreur de diagnostic initial était de bonne foi ?
Dans les faits, présenter la Covid-19 comme « totalement nouveau, se référencer et décider selon les virus VIH, Ebola » au lieu de juste « répéter l’expérience Asiatique qui a mis en œuvre une stratégie on fait comme pour SARS ». On peut aujourd’hui en douter avec ce qu’ont récemment découvert les Sénateurs sur le fait que les stocks stratégiques de médicaments étaient au plus bas au début de l’épidémie.
De toute façon la France manquait d’antiviraux et de tous les médicaments nécessaires à ce qu’il faut pour traiter un coronavirus en phase prophylactique et en phase thérapeutique (ARDS), en particulier sévère. Alors choix facile on présente Covid-19 comme un virus type VIH, Ebola, très dangereux contre lequel la seule solution est le vaccin et « on met tout le reste sous le tapis ».
On pourrait croire que pour cacher l’impréparation et le manque de soins affiché on se trouve dans l’obligation d’enchainer les mensonges devant les citoyens. Au bout d’un moment, la réalité demande de faire des choix et de sacrifier des patients et de s’enfoncer dans l’impasse qui consiste à démolir tout médicament qui marche, au moins potentiellement. Cela permet au moins de ne pas avouer que l’on n’en a pas.
Finalement on pourrait même penser que le Remdesivir était le « leurre parfait ». Il était pratiquement non-disponible, cela convenait bien et en le présentant comme « le meilleur » cela nous évitera de révéler que de toute façon, on n’avait pas non plus assez d’hydroxychloroquine et d’azithromycine.
A côté, le manque de masques parait presque une histoire de « bisounours ».
La situation actuelle « on est déjà à 1000 patients COVID en réanimation est t-elle pertinente3 ?
Notons d’abord que ni le ministre et encore moins le Comité Scientifique ne sont capables de dire hier et aujourd’hui « quel virus était présent à telle époque et s’il y a des mutations ou pas ». En apparence, seuls Marseille et les étrangers sont compétents sur le sujet. Et pourtant l’information existe au moins sur la première vague (Note 7). Ainsi il apparait que même pendant la première vague il y a eu basculement par mutation du virus dit D614 vers le virus dit G614 à pathologie différente.
Que le Ministre se permette de dire en août « nous n’avons pas de preuves qu’il y ait des mutations” est inacceptable ».
Car non seulement l’IHU du Pr. Raoult le savait et les étrangers eux aussi. (Note 8)
L’échelle de temps du Comité Scientifique et du Ministre est complètement hors réalité.
Il n’est donc pas étonnant que le même ministre Véran et le même Conseil Scientifique n’aient pas de preuves qu’une mutation puisse changer la virulence de Covid-19 car bien sur la recherche française n’a officiellement pas fait une seule étude de fond sur la connaissance du virus sur les six derniers mois. Hormis bien sur l’IHU de Marseille.
Et pourtant une étude publiée dans The Lancet, la fameuse revue qui a publié l’étude viciée et retractée qui avait déclenché un tweet du ministre Véran, montre que c’est exactement ce qui s’est produit à Singapour. Nous ne pouvons pas croire que ni le ministre ni le Conseil Scientifique ne lisent pas The Lancet.
La variante Δ 382 cause des maladies importantes, y compris la pneumonie, mais les infections ont eu tendance à être plus douces comparées à celles causées par le virus de type sauvage, avec la libération moins prononcée de cytokine pendant la phase aiguë de l’infection.
En résumé de tout ce qui précède, quand vous faites les fausses hypothèses de départ, et qu’ensuite vous réfutez tous les travaux et réalités étrangers, ne vous attendez pas à des décisions cohérentes et efficaces.
Mais quelle est la situation réelle aujourd’hui ?
Ce tableau Covid-19 résume bien la situation. Nous soulignons d’abord que la pointe de décès en date du 14 septembre doit être supprimée à hauteur de 80 décès par suite d’une erreur de comptabilisation antérieure d’un hôpital de l’Essonne. Rappelons que depuis le 1 juillet environ 350 000 nouveaux cas positifs ont été confirmés

On peut donc noter les observations suivantes :
- La pente des hospitalisations, réanimations et décès n’est pas la même et ne suit pas celle des cas confirmés.
- Les hospitalisations et réanimations se suivent mais avec une pente qui n’est absolument pas celle de la 1er vague et encore moins d’une épidémie « sans confinement ».
- Le plus intéressant est bien sûr que la courbe décès ne suit pas la courbe hospitalisation et réanimation et que la courbe guérison a dernièrement une pente sur-positive étonnante.
Que l’hôpital soit capable aujourd’hui d’accepter en réanimation, en particulier, non invasive plus de patients (ex EPHAD et à domicile) ou que le virus soit moins virulent, tant mieux, mais justement pour ces raisons, ce n’est vraiment pas au point de déclarer l’urgence sanitaire.
C’est presque un aveu du Ministre « notre problème n’est pas qu’il y ait des décès ou pas, c’est que nous ne savons pas absorber 1000 réanimations en Covid-19 ».
Depuis le 15 mai, il y a eu des vaguelettes de décès et d’ailleurs la dernière (semaine 19 au 24 septembre) est en phase de baisse-stabilisation. A la vue de cette courbe comment expliquer qu’au 24 septembre « il y a pression sanitaire hospitalière ». Mystère.
Mr Véran semble prendre la petite vague autour du 14 septembre et dire « c’est la même courbe que le début de la première vague » sans qu’il nous dise d’ailleurs si ce sont des décès à l’hôpital ou pas !
La même incohérence de raisonnement se retrouve aussi avec une comparaison avec la grippe saisonnière (données Santé Publique France) : en 2019 quand on a +800 cas d’admission en réanimation pour la grippe, c’est « calme plat » et en 2020 au même niveau Covid-19 c’est « alarme sanitaire et restrictions ». (Note 8)

Autrement dit, aujourd’hui le problème ce n’est pas le virus mais l’hôpital en réanimation et le ministre.
Qui plus est, c’est dit par l’INSEE. En 2020 les comorbidités jouent un rôle primordial sur les « décès Covid-19 », le ratio de la réalité de la cause du décès peut varier de 1 à 10. L’Insee explique dans un article sur « La grippe, cause directe ou indirecte du décès ? (Note 10).
Ce qui est vrai pour la dimension comorbidité-grippe en 2020 l’est tout autant et davantage pour la comorbidité cardiaque, diabète, hypertension, rénale et Covid-19 autant dire que :
Si on en croit l’INSEE et les courbes de surmortalité, on peut imaginer que beaucoup de décès enregistrés Covid-19 en fin d’année 2020 « compenseront » un niveau curieusement bas des décès enregistrés sur les autres comorbidités.
Il est donc possible d’arriver à la conclusion que si effectivement la concentration des décès 2020 sur une période courte a pu poser un problème de gestion hospitalière médicalement ou sanitairement il n’y a pas eu de différence de mortalité sur l’année et ce d’autant plus que la cible de COVID était les personnes âgées et à fortes comorbidités.
Les autorités auraient-elles volontairement entretenu l’amalgame entre « les saturations hospitalières et les décisions strictes sont entrainées par la surmortalité due à la Covid-19 » alors que la réalité risque fort d’être différente ?
C’est sûr que si 1000 réanimations supplémentaires place déjà l’Hôpital en situation de « Plan blanc » dont d’ailleurs on est loin d’être sûr que la cause soit la COVID (Note 10 Insee), il est « préférable » pour les autorités d’en attribuer toujours la cause à un virus toujours virulent plutôt que de reconnaitre « on gère juste la nième crise de l’Hôpital après 2012, 2105, 2018 (voir sections précédentes sur le sous-effectif de lits séjour long, de marge de manœuvre en réanimation insuffisante autant en lits qu’en respirateurs). Cela donne d’autant plus raison aux déclarations d’Arnaud Chiche que la « Santé est en danger ».
Vu que Mr Veran vient de reconnaitre que le dépistage des patients prioritaires ne marche pas. On peut se demander pourquoi le taux de mortalité est si faible ? Rappelons que si tous ces patients sont en réanimation IMV c’est au moins que partiellement, soit on n’a pas diminué la charge virale assez tôt, soit on a tardé à contrer les cytokines en phase soins et ICU et que Mr Véran a refusé et/ou interdit pratiquement tous les traitements que tous les autres pays performants ont utilisés.
Les chiffres et la réalité médicale ne collent pas aux arguments de Mr Véran. Là sur ce coup, c’est vraiment l’Hôpital qui se moque de la Charité.
Voilà le résultat quand en situation d’urgence, l’expérience du passé n’est pas considérée, on fait plus confiance à GILEAD que l’expérience réussie étrangère, et on croit un prévisionniste (qui a toujours eu tout faux) juste parce que cela correspond à son expérience personnelle, mais non appropriée (VIH, Ebola etc) et que surtout on veut cacher la réalité de l’impréparation.
Ajoutons un ministre sans expérience, à l’attitude autocratique, avec des critères de décisions « étonnants » (étude Lancet), à géométrie et discours variables voire non crédibles (les mutations du virus etc).
On se retrouve après 400 milliards dépensés avec une économie exsangue et des décisions radicales (confinement strict) à vouloir tout recommencer comme au 1 mars 2020 parce qu’il manque 1000 /3000 lits et respirateurs ( ce qui est vrai depuis 15 ans) et que l’objectif de ce Ministre est « je veux zéro décès Covid-19 » quand personne n’y est arrivé et encore moins sur une simple grippe.
Mr le Ministre, avec respect, si sur cette seule vague du 14 septembre vous considérez qu’il y a pression sanitaire et utilité de tenir un discours anxiogène, alors ne devriez-vous pas exercer un autre métier ? Les Français vous en seront reconnaissant.
Note 7 :

Note 8 :

Note 9 :

Note 10 : « La grippe, cause directe ou indirecte du décès ? Une fois identifiée, reste à savoir de combien de décès l’épidémie est effectivement responsable. La réponse est complexe car elle doit tenir compte de la « comorbidité », c’est-à-dire la conjonction, en règle générale, de plusieurs facteurs lorsque l’épidémie de grippe touche chaque hiver la population : de fait, dans les certificats de décès, les médecins doivent coder les différentes causes, selon une classification internationale des maladies. La cause initiale de décès est alors définie comme étant la maladie, ou les circonstances en cas de mort violente (suicide, accident, homicide), « à l’origine du processus morbide ayant entraîné le décès ». C’est ainsi que pour un patient atteint par exemple d’une infection pulmonaire, d’une affection respiratoire ou d’un diabète, la grippe peut précipiter le décès sans être comptabilisée comme la cause directe Le décès serait alors survenu mais quelques semaines ou mois plus tard. Selon cette classification, sont recensés chaque année en France « seulement » quelques centaines de décès attribués à la grippe en cause principale : ce nombre a varié entre 317 et 1 890 selon les années entre 2011 et 2016, d’après les données collectées et publiées par le centre d’épidémiologie sur les causes médicales de décès. Il peut exister un rapport de 1 à 10 entre le nombre de décès causés directement par la grippe et recensés comme tels dans les certificats de décès et le nombre de décès dont l’épidémie est « responsable », mesuré à partir de l’analyse statistique de la surmortalité. »
Auteur(s): Le Collectif Citoyen pour FranceSoir
Source : France Soir